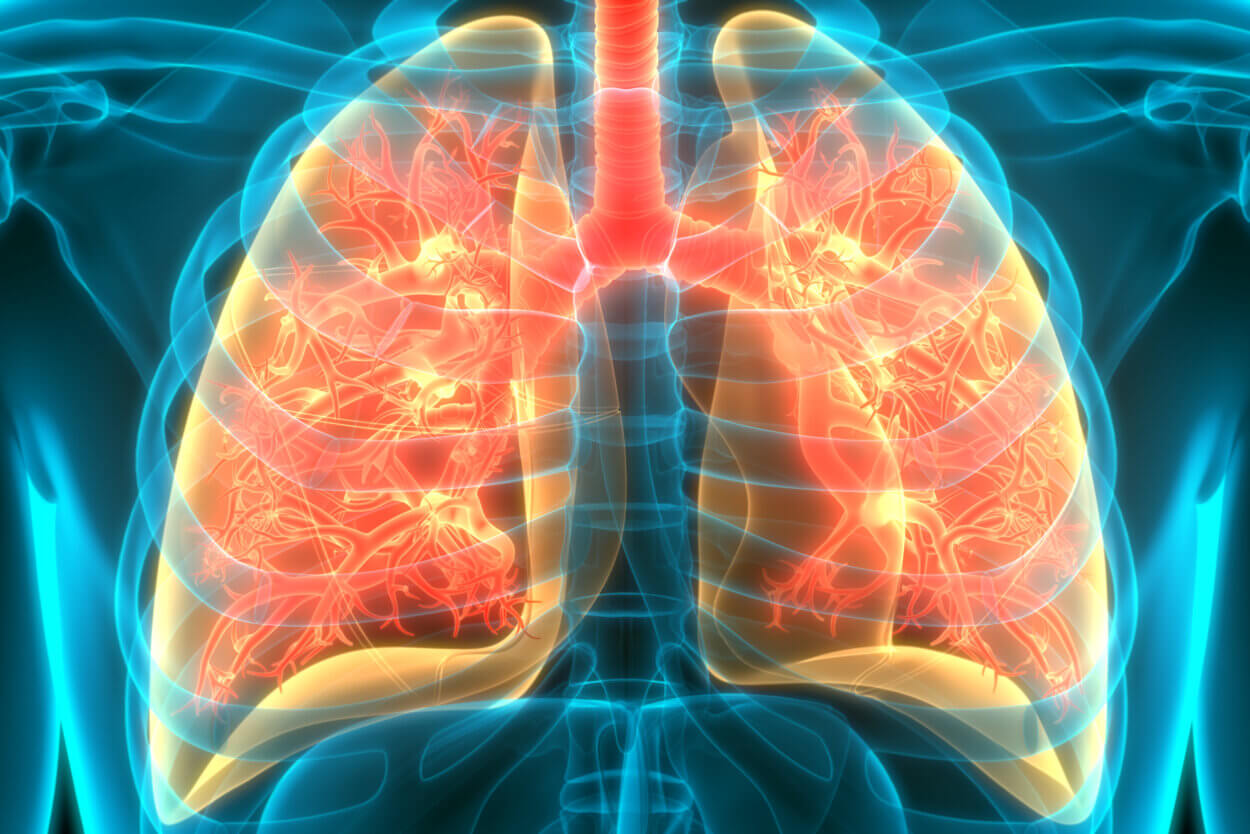
Die Lungenembolie ist eine ernsthafte Erkrankung, die durch Blutgerinnsel verursacht wird, die in die Lungenarterien wandern und den Blutfluss blockieren. Eine frühzeitige Diagnose und Therapie sind entscheidend, um lebensbedrohliche Komplikationen zu verhindern und die langfristige Prognose zu verbessern.
Diese Blockierung kann zu schweren Atemproblemen, Kreislaufversagen und sogar zum Tod führen. In Deutschland zählt die Lungenembolie zu den häufigsten kardiovaskulären Erkrankungen und erfordert eine rasche Diagnose und Therapie.
Ursachen und Risikofaktoren
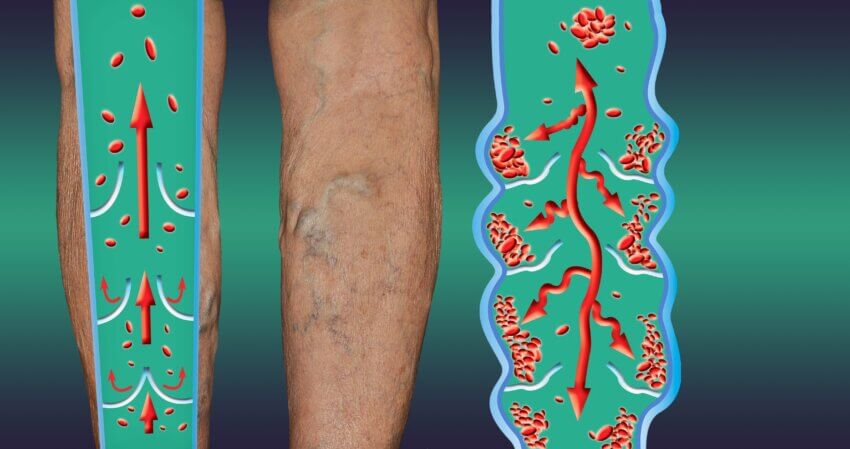
Die primäre Ursache einer Lungenembolie ist eine Thrombose, bei der sich Blutgerinnsel in den tiefen Venen, häufig in den Beinen, bilden. Dieses Phänomen wird als tiefe Venenthrombose (TVT) bezeichnet. Wenn sich ein Teil des Gerinnsels löst, gelangt es über den Blutstrom in die Lunge, wo es die Lungenarterien verstopft.
Es gibt zahlreiche Risikofaktoren, die die Entstehung einer Thrombose und damit auch einer Lungenembolie begünstigen. Zu den wichtigsten zählen:
Immobilität: Lange Bettruhe, Flugreisen oder das Sitzen über viele Stunden hinweg erhöhen das Risiko einer Thrombose.
Operationen und Verletzungen: Besonders nach orthopädischen Operationen (z. B. Hüft- oder Knieprothesen) ist das Risiko für Thrombosen erhöht.
Krebserkrankungen: Bestimmte Krebsarten und ihre Behandlungen (z. B. Chemotherapie) erhöhen die Gerinnungsneigung des Blutes.
Schwangerschaft und Wochenbett: Hormonelle Veränderungen und Druck auf die Beckenvenen während der Schwangerschaft erhöhen das Risiko einer TVT.
Hormonelle Verhütungsmittel: Die Einnahme von Antibabypillen oder Hormonersatztherapie kann das Thromboserisiko erhöhen.
Vorherige Thrombosen: Eine Vorgeschichte mit Thrombosen erhöht das Risiko für erneute Thrombosen und Embolien.
Symptome der Lungenembolie
Die Symptome einer Lungenembolie können stark variieren, abhängig von der Größe des Gerinnsels und der betroffenen Lungenregion. Oftmals sind die Symptome unspezifisch, was die Diagnose erschwert. Zu den häufigsten Symptomen zählen:
Plötzliche Atemnot: Dies ist das häufigste Symptom und kann von einem leichten Atemproblem bis hin zu schwerer Atemnot reichen.
Brustschmerzen: Diese können scharf oder stechend sein und sich beim Einatmen verstärken. Die Schmerzen können mit einem Herzinfarkt verwechselt werden.
Husten: Manchmal mit blutigem Auswurf.
Schneller Herzschlag: Eine Tachykardie ist ein häufiges Zeichen, dass der Körper versucht, die verminderte Sauerstoffversorgung zu kompensieren.
Schwindel und Ohnmacht: Diese Symptome treten auf, wenn die Lungenembolie groß ist und den Blutfluss erheblich beeinträchtigt.
Diagnostik der Lungenembolie
Die Diagnose einer Lungenembolie erfordert eine Kombination aus klinischer Beurteilung, Bildgebung und Laboruntersuchungen. Aufgrund der unspezifischen Symptome ist eine sorgfältige Abklärung erforderlich, um andere Erkrankungen auszuschließen.
Anamnese und klinische Untersuchung: Eine gründliche Anamnese, bei der Risikofaktoren und Symptome besprochen werden, bildet die Grundlage. Eine körperliche Untersuchung kann Hinweise auf eine tiefe Venenthrombose (z. B. Schwellung, Rötung) geben.
Blutuntersuchungen: D-Dimer-Test kann helfen, eine Thrombose auszuschließen. Erhöhte D-Dimer-Werte deuten auf die Anwesenheit von Blutgerinnseln hin, sind jedoch unspezifisch.
Bildgebung: Die Computertomographie (CT) der Lungenarterien ist die Standardmethode zur Diagnose einer Lungenembolie. Eine andere Option ist die Lungenszintigraphie, die in bestimmten Fällen eingesetzt wird.
Ultraschall: Ein Ultraschall der Beine kann genutzt werden, um eine tiefe Venenthrombose nachzuweisen.
Therapie der Lungenembolie
Die Therapie einer Lungenembolie richtet sich nach der Schwere der Erkrankung, der Größe des Blutgerinnsels und dem allgemeinen Gesundheitszustand des Patienten. Die Behandlung zielt darauf ab, das Blutgerinnsel zu lösen, weitere Gerinnsel zu verhindern und Komplikationen zu minimieren.
Antikoagulation: Die primäre Therapie besteht in der Verabreichung von Blutverdünner (Antikoagulantien). Diese Medikamente verhindern die Bildung neuer Blutgerinnsel und ermöglichen es dem Körper, das vorhandene Gerinnsel langsam abzubauen. Zu den häufig verwendeten Antikoagulantien zählen Heparin und Vitamin-K-Antagonisten wie Warfarin.
Thrombolyse: In schwerwiegenden Fällen, wenn das Gerinnsel groß ist und eine unmittelbare Gefahr für das Leben besteht, kann eine Thrombolyse in Betracht gezogen werden. Dabei werden Medikamente verabreicht, die das Gerinnsel schnell auflösen.
Chirurgische Maßnahmen: Bei sehr großen Embolien, die auf keine medikamentöse Therapie ansprechen, kann eine chirurgische Entfernung des Gerinnsels notwendig sein.
Filter in der Vena cava: Bei Patienten, die keine Antikoagulantien einnehmen können oder bei denen trotz Behandlung wiederholt Embolien auftreten, kann ein Filter in der Vena cava (die große Vene, die das Blut aus dem Körper zum Herzen führt) eingesetzt werden, um Gerinnsel daran zu hindern, in die Lunge zu gelangen.

Langzeitmanagement und Prävention
Das Risiko einer erneuten Lungenembolie bleibt nach einer ersten Episode bestehen, weshalb Präventionsmaßnahmen und ein langfristiges Management essenziell sind.
Langfristige Antikoagulation: Viele Patienten müssen nach einer Lungenembolie über Monate oder sogar Jahre hinweg Antikoagulantien einnehmen. Die Dauer der Therapie hängt von individuellen Risikofaktoren ab.
Lebensstiländerungen: Regelmäßige Bewegung, Gewichtsmanagement und das Vermeiden von längerem Sitzen oder Stehen können
das Risiko einer erneuten Thrombose verringern.
Kompressionsstrümpfe: Für Patienten mit tiefer Venenthrombose können Kompressionsstrümpfe den venösen Rückfluss verbessern und Schwellungen reduzieren.
Die Lungenembolie ist eine ernstzunehmende Erkrankung, die eine rasche und zielgerichtete Therapie erfordert. Mit einer frühzeitigen Diagnose und der richtigen Behandlung können die meisten Patienten jedoch erfolgreich behandelt werden. Die Prävention von Thrombosen, insbesondere bei Risikopersonen, ist ein entscheidender Faktor zur Vermeidung von Lungenembolien.
Deutsche Studien zur Lungenembolie
- Schwarz, F., et al. (2020). „Langzeitprognose von Patienten nach einer Lungenembolie in Deutschland: Eine Kohortenstudie“. In dieser Studie wurden die Langzeitfolgen bei Patienten nach einer Lungenembolie untersucht. Die Forscher fanden heraus, dass das Risiko für eine erneute Thrombose und die Entwicklung einer chronischen thromboembolischen pulmonalen Hypertonie erhöht ist. Die Ergebnisse unterstreichen die Bedeutung einer langfristigen Nachsorge und eines konsequenten Risikomanagements.
- Müller, C., et al. (2019). „Vergleich der diagnostischen Methoden zur Erkennung von Lungenembolien in deutschen Kliniken“. Diese Studie verglich die Effektivität verschiedener bildgebender Verfahren in der Diagnostik von Lungenembolien. Es wurde festgestellt, dass die CT-Angiographie die höchste Sensitivität und Spezifität aufweist, während die Lungenszintigraphie in bestimmten Fällen eine nützliche Alternative darstellt.
- Lehmann, J., et al. (2021). „Einfluss von Antikoagulanzien auf die Überlebensrate bei Patienten mit Lungenembolie in deutschen Krankenhäusern“. Diese retrospektive Analyse untersuchte die Überlebensraten von Patienten, die in deutschen Krankenhäusern mit unterschiedlichen Antikoagulanzien behandelt wurden. Die Studie zeigte, dass Patienten, die direkt wirkende orale Antikoagulanzien (DOAKs) erhielten, tendenziell bessere Überlebensraten aufwiesen als solche, die mit Vitamin-K-Antagonisten behandelt wurden.
Diese Studien bieten wichtige Einblicke in die Langzeitfolgen und die effektivsten diagnostischen und therapeutischen Ansätze.
Bitte beachten Sie, dass dieser Bericht keinen Arztbesuch ersetzt!
Wenn Sie Erfahrungen mit anderen austauschen möchten, empfehle ich, sie hier im Kommentar zu veröffentlichen.
Literaturangaben„Müller, C., et al. (2019). .Der Internist, 60(4), 356-363.br>
„Lehmann, J., et al. (2021). Thrombosis Research, 198, 65-71
.



Ihre Erfahrungen?